こんにちは。トレーナーの猿渡です。
先日NSCA(全米ストレングス&コンディショニング協会)から日本語版でも発表された、「アスリートのための安全なトレーニング再開に関するガイドライン」(1)に関連して、
その中でも「緊急時対応計画(EAP)」、「熱中症・突然死」、「感染予防」、「ディトレーニング」について詳しく考察・レビューを行っていきたいと思います。レビューは順次公開していきますので、現場で正しく役立てていただけるよう、ご覧いただけたら嬉しいです。
まず今回は、ガイドライン作成の指標(2)の中でも繰り返し言われている「EAP: Emergency Action Plan」についてです。
目次
EAPとは
EAPとは「緊急時対応計画: Emergency Action Plan」の略で、生命に関わる緊急事態が発生したとき、傷病者を“いかに迅速に医療機関へと搬送できるか”の準備と言われています(3)。
EAPについては、重篤な怪我のリスクが高いと言われるラグビーやアメリカンフットボール、アイスホッケーなどではほぼ必須として扱われていますが、本来スポーツ現場に限ったことではなく、社会の中で広く適応できる考えですので、この「コロナ時代」に潜むリスクをしっかりと考える上でも、頭に入れておくべき概念です。
緊急時の環境整備
“傷病の発生から医療機関に到着するまで”になされるべきアクションを示したものが、EAPです。すなわち、救急隊や医療機関の専門家の対応ではなく、その場に居合わせた人間(バイスタンダー: Bystander)とその周りの人々に求められる迅速な行動指針となります。
全員が当事者意識を持つことで、初めて緊急時の環境整備が可能になるのです。そのことを念頭に置いて見ていくと、EAPの価値もだんだんと理解できるのではないでしょうか。
EAPに含まれるべき情報
生命に関わる病状がある場合においては、心肺停止から心肺蘇生が開始されるまでの時間が、その後の蘇生率(≒救命率)に直接関わっている(5)と言われています。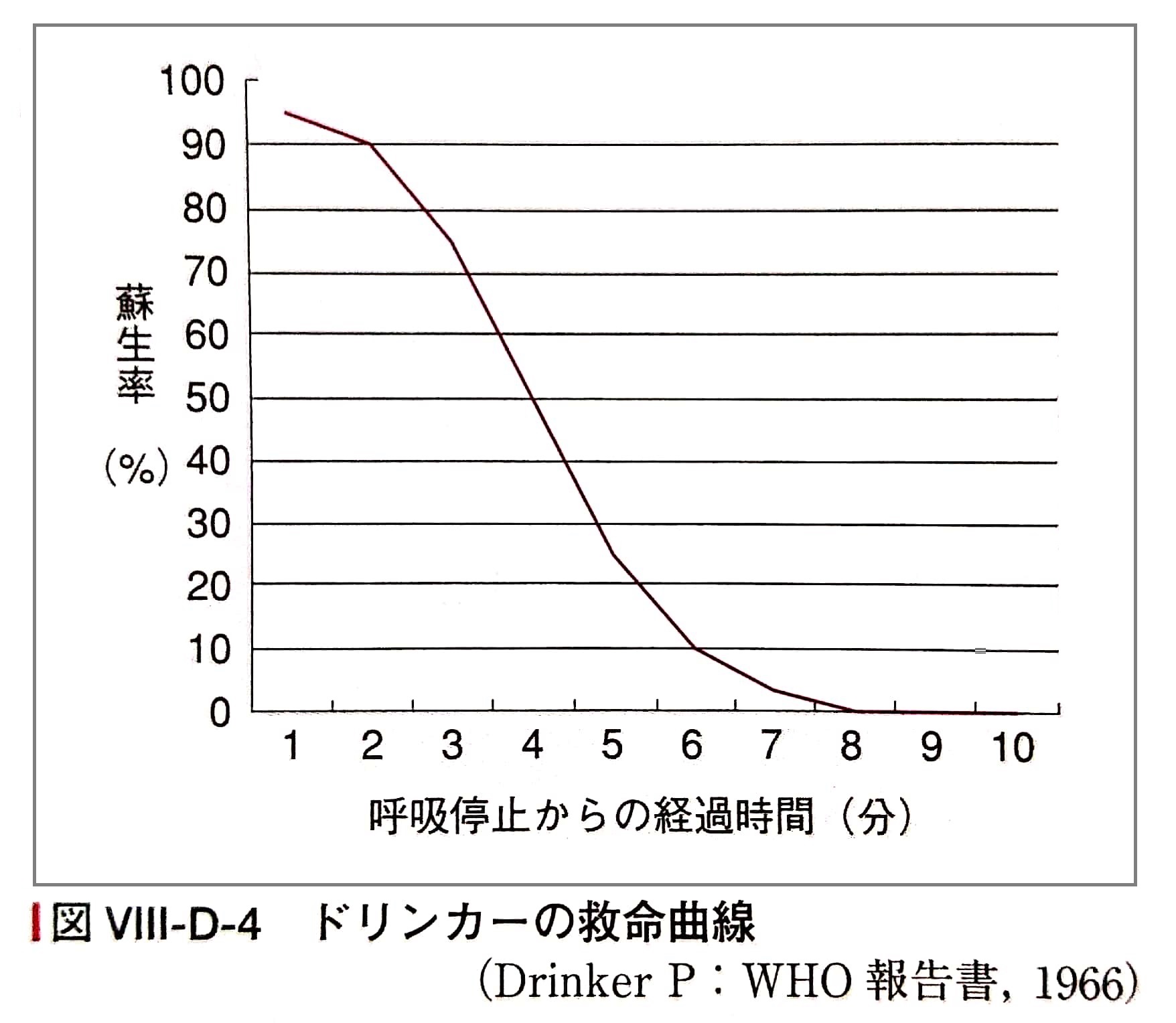
呼吸停止からの時間経過は蘇生率に直結する(5より)
ですから、まずは一次救命処置(BLS: Basic Life Support)が迅速かつ適切に行われる必要があります(5,6)。まさに、EAPではこのBLSに始まる“救命の連鎖”(3)が示されています。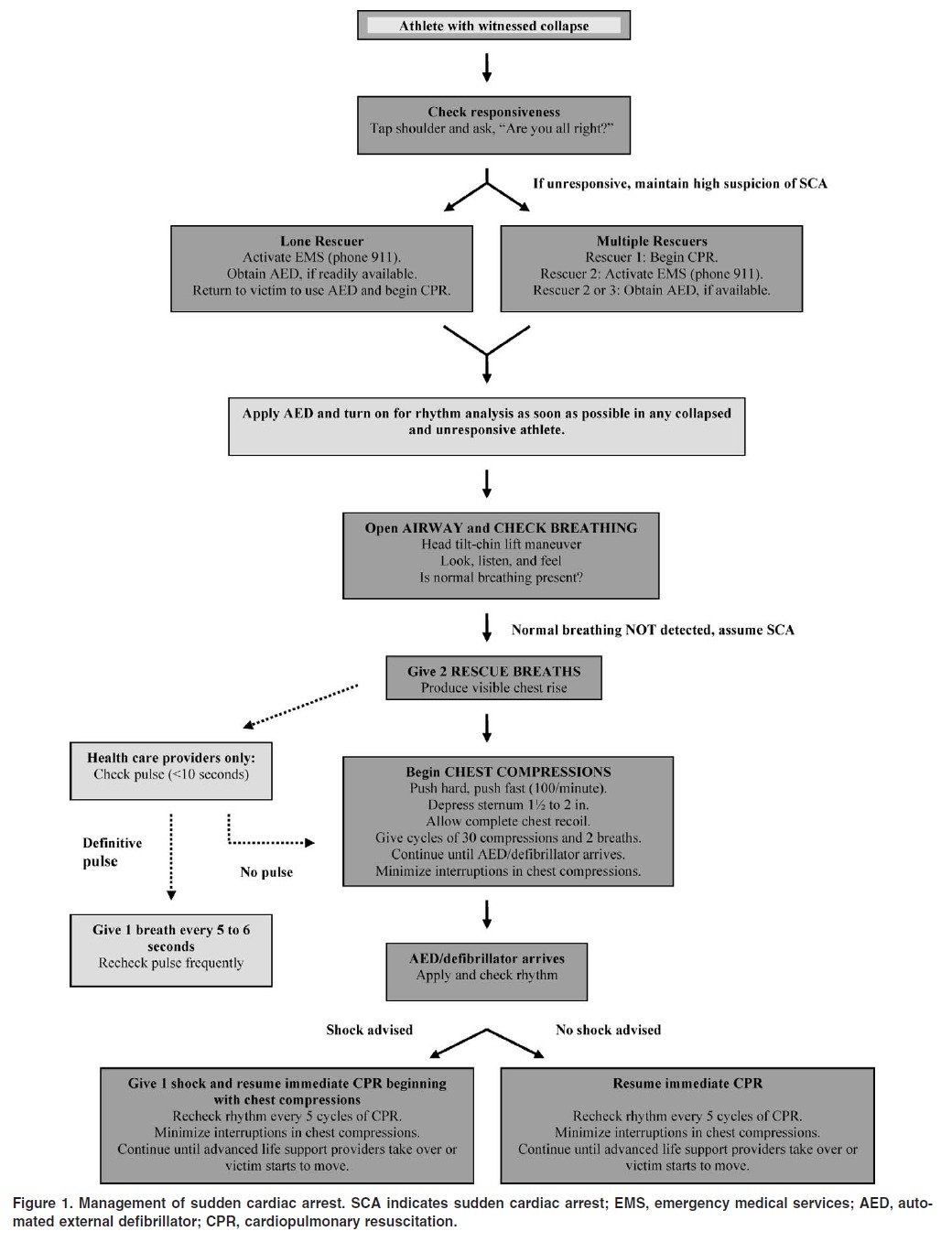
BLSのフローチャート(6より)
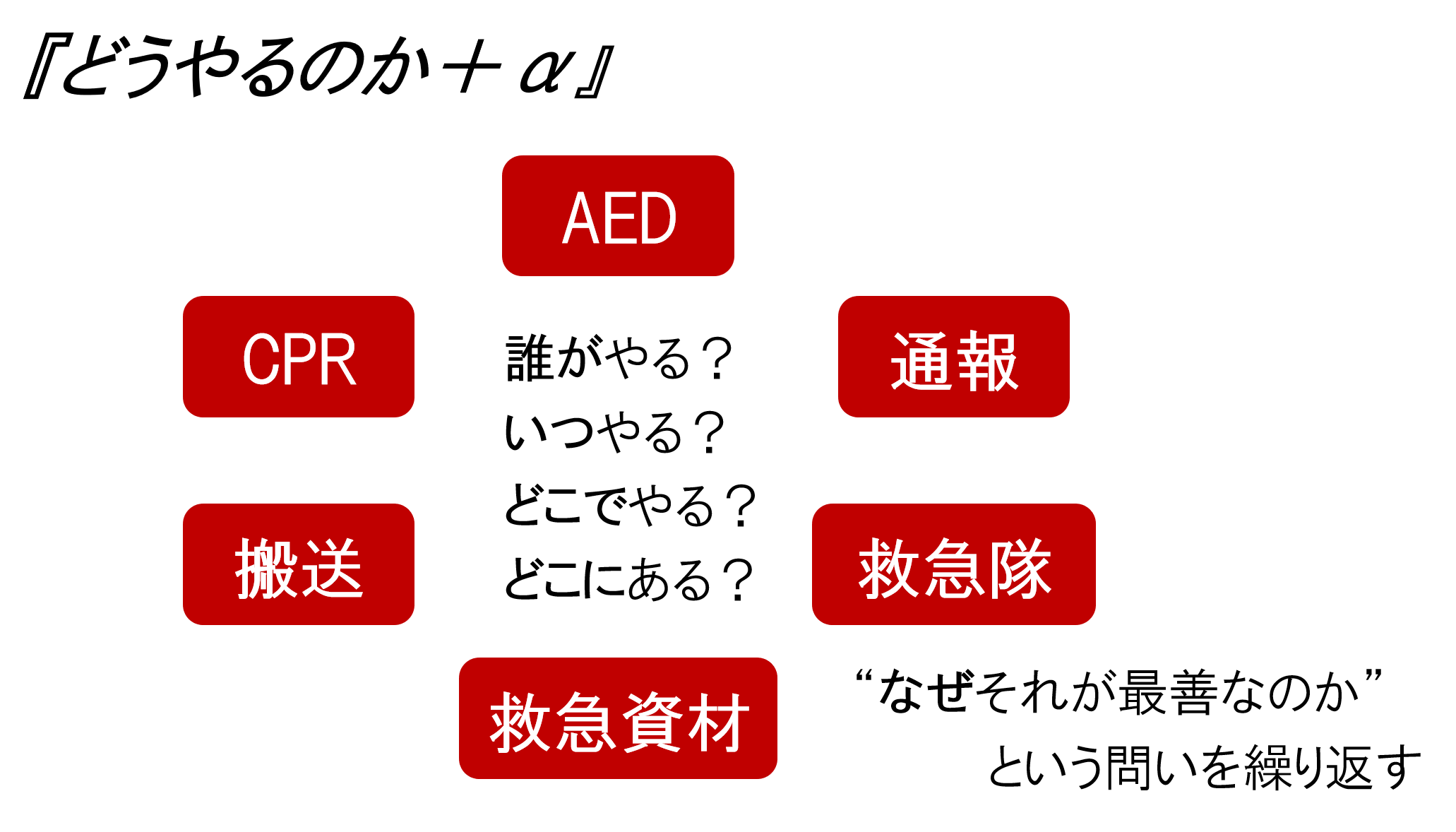
実際の現場に居合わせたとき、適切に処置が行えるよう繰り返し訓練をすることは非常に重要です。しかし、EAPにおいて留意しているのは、そのような“How(どう行うか)”だけではありません。
“Who(誰が)”に始まり、“When(いつ、どのタイミング)”、“What(何を)”、“Where(どこで、どこに)”という情報が必ず含まれており、合理的で最善の理由“Why(なぜ)”見つけ出しながら、それらを設定し作成していきます。
まさに“5W1H”でもって、最悪の事態に最善を尽くすための準備をすると言えるでしょう。
EAPの実際
EAPの作成に当たっては、まず見やすくすることと、なるべく紙1枚でまとめられるようにします。実際の場面を考えると、共有している誰もが折りたたんですぐに取り出せること、また必要な情報が瞬時に目に入ってくることが大切です。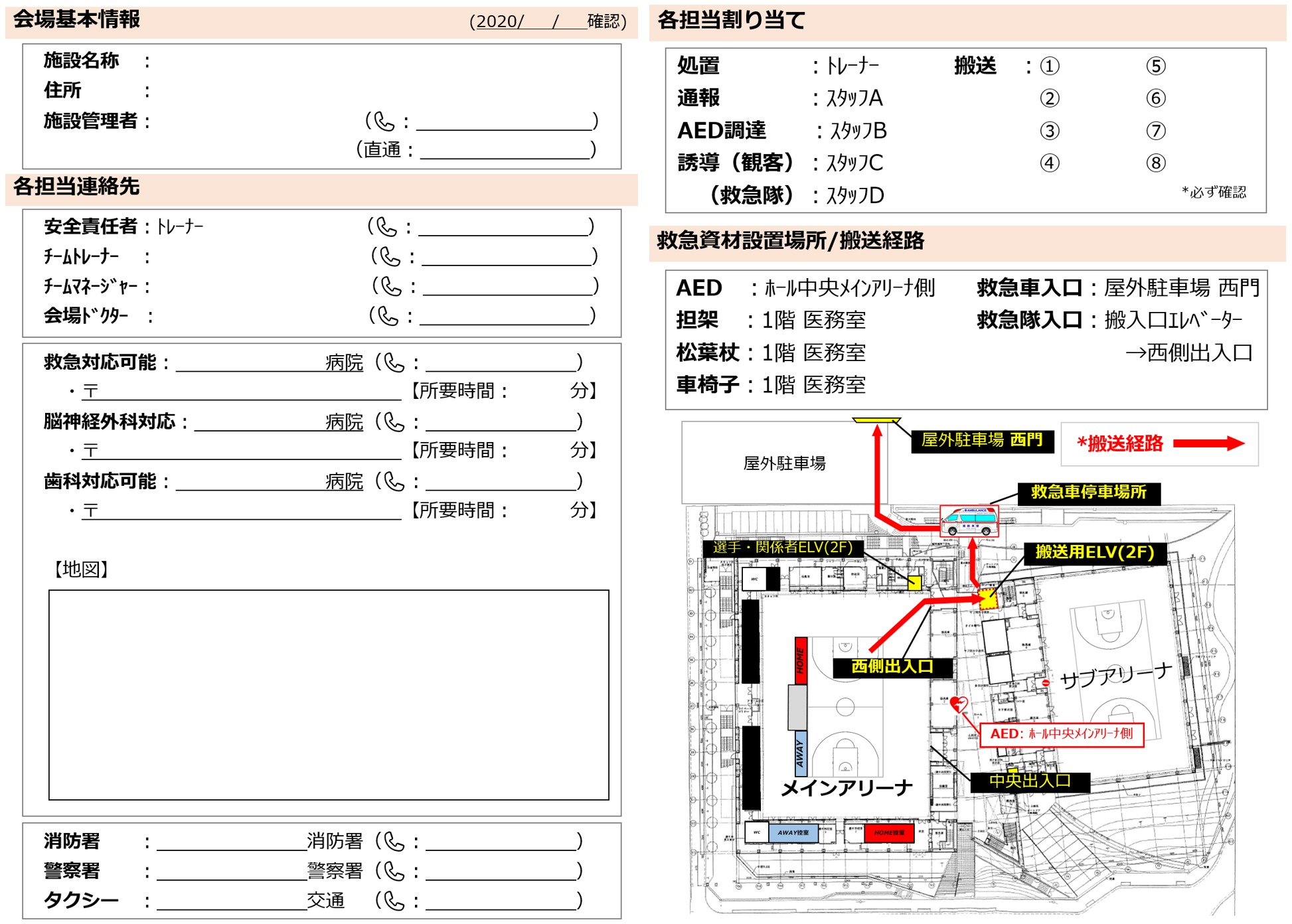
実際に使用しているEAP(例)
【会場の名称と住所】
基本情報については、まず競技会場またはイベント会場の名称と住所を確認します。これは救急隊への通報の際に必ず伝える必要があり、可能であれば救急隊に連絡する際のテンプレートを用意しておいてもよいでしょう(7)。
競技会場から救急隊を呼ぶ際のテンプレートと注意点(7より)
【周辺の利用可能な医療機関】
医療機関の情報については、イベント当日の曜日(平日なのか休日なのか)まで想定し、その日に対応可能な病院をリストアップします。当日には確認を含めて医療機関に再度連絡を取っておくことは、緊急時のスムーズな対応に役立ちます。
【タクシー】
医療機関の情報と合わせて控えておきたいのが、タクシー会社の連絡先です。救急車での搬送が必須でないと判断できた場合は、タクシーを使用して医療機関に行くことも考えておきましょう。この際に注意しなくてはならないのは、その日近隣で行われる他のイベントや交通状況を把握しておくことです。
タクシー会社と連絡が取れたところで、タクシーが出回っていて到着まで時間がかかってしまう場合も大いに起こり得るため、必要であれば最寄り以外のタクシー会社にも確認を取っておきます。
【担当の割り当て】
緊急時に、誰が何をするのかを明確にするため、担当の割り当ては必ず事前に行っておきます。処置をする担当は可能な限り医学的な知識と、BLSの訓練を十分に積んだ者が望ましいでしょう。誘導については、イベントや観客がいる試合の場合、通路など同線が妨げられている可能性があるので、そういった場合に観客の誘導や施設管理者に配置の変更を行ってもらう必要があります。
【傷病者の搬送】
搬送については、イベントの開催状況やスポーツであれば競技によっても必要な対応が大きく異なるため注意が必要です。BLSにおいてもまず初めに確認すべきなのは周囲の安全です(5-8)。不要な二次的被害を生まないためにも、まずは自分自身の身の安全を確かめ、傷病者をその場から移動させるのか否かを適切に判断する必要があります。
また、病態や状況によってはその場から無理に動かさないほうがいい場合(9)や、特定の場所にいち早く搬送する必要がある場合(8,10,11)もあるため、必ず医学的な判断のもと、搬送の是非と搬送場所を決定します。
昨今の状況から、スポーツ活動を再開した際に増加が懸念されている、熱中症に関しては(1)、症状の発現後に迅速に体温(深部体温)を下げる必要があります(8,10,11)。それを考えた場合、全身氷冷ができる場所か、複数の蛇口から水を当てられるような水道への搬送経路も想定しておくべきでしょう。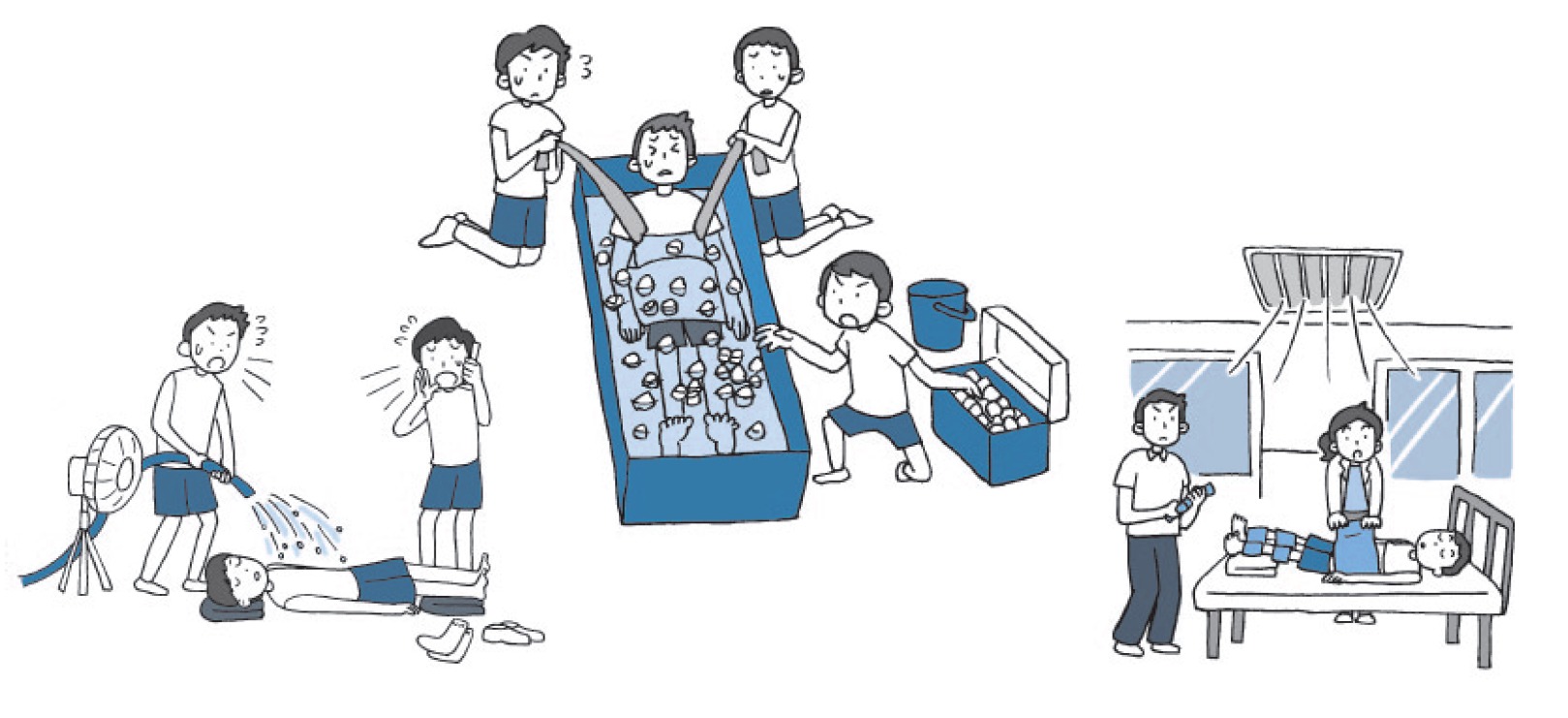
熱中症が疑われる場合は直ちに深部体温を下げるための対応を取る(10より)
搬送の方法に関しても、傷病によっては可能な搬送法が限られていますが、基本的に重篤な傷病者を搬送する際には担架あるいはストレッチャーが推奨されます(頭頚部の損傷が疑われる場合はスパインボードを使用(9))。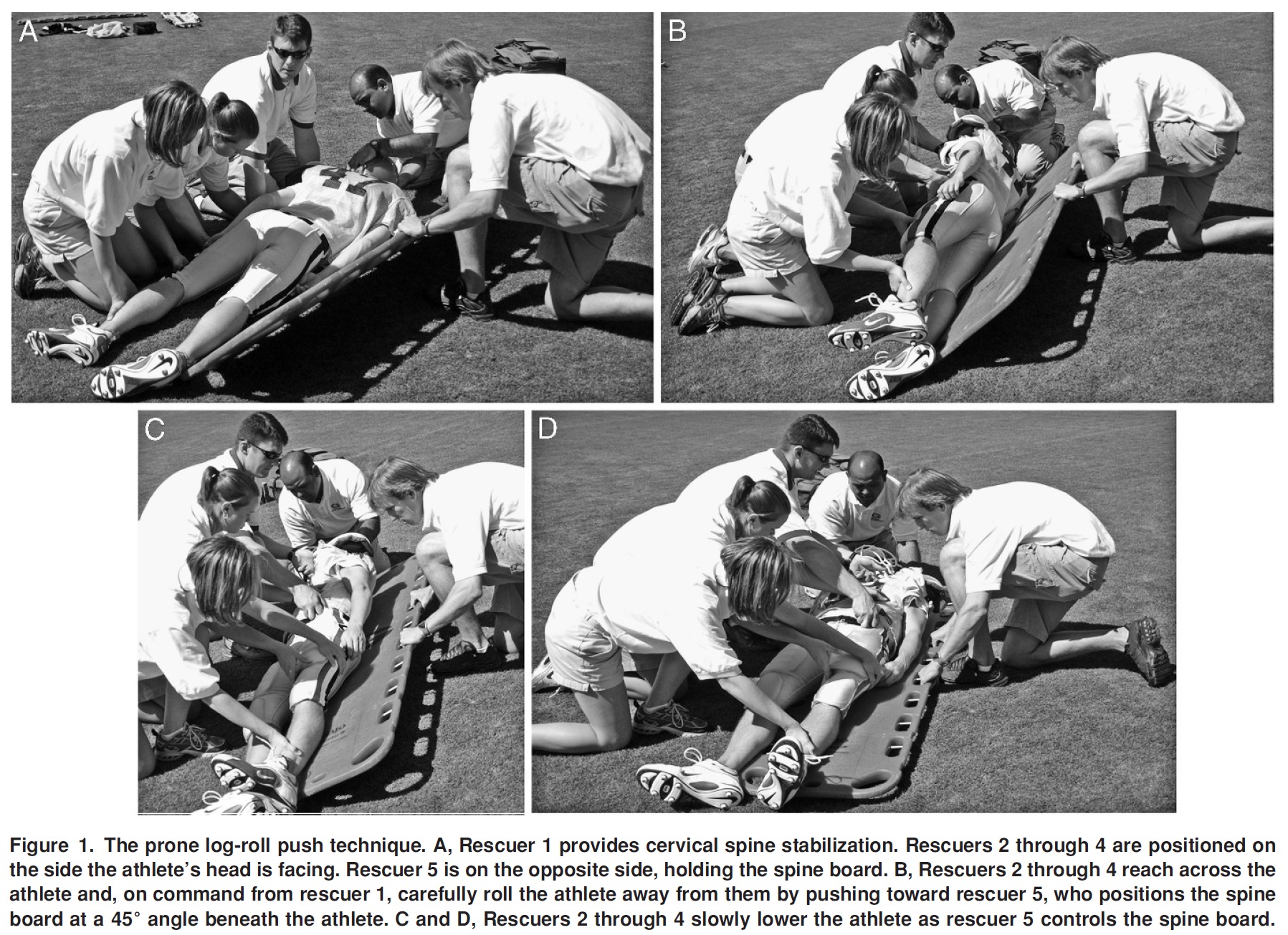
搬送法1つをとっても、繰り返しの訓練が必要(9より)
もちろん、施設や環境によってはそのような機材が用意できない場合も多々あるでしょう。そうした場合は、人の手で安全に搬送を行う必要があり、その際にはなるべく6~8人体制で搬送を行います。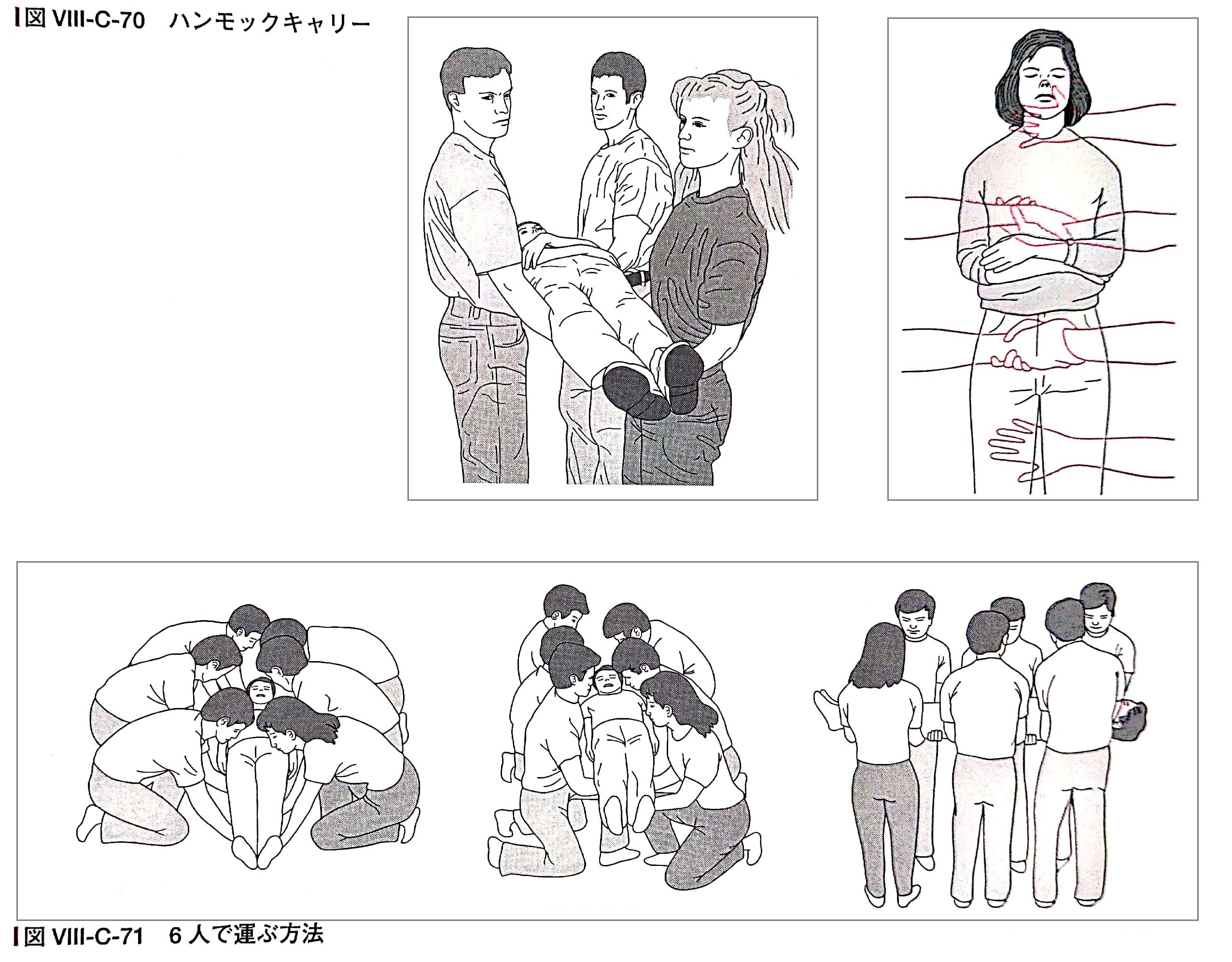
複数人で搬送する方法(5より)
小規模なチームや競技の場合は、コーチングスタッフや状況によっては選手にも搬送に協力してもらうことも考えられます。搬送中には二次被害が生じる可能性も考えられるため、事前の担当者の選定と繰り返しの訓練は必須になります。
【救急資材の調達と使用】
搬送経路を考えることと同様に、救急資材を調達する際の経路や、実際に資材を使う状況も想定する必要があります。BLSにおいては、119番通報とAEDの調達は最優先事項とされています(5,6)ので、より早くAEDを傷病者のもとに持ってくる必要があります。
イベント会場や競技会場の近くにAEDが備え付けられていない場合は、あらかじめ施設管理者に問い合わせ、可能であれば会場内に置かせてもらうことや、それができない場合には、AEDまでの最短ルートを確認しておくことが大切です。
また、他の救急資材についても、例えばストレッチャーや担架などは搬送時エレベーターを使用することが望ましいですが、施設によっては階段しか使えない場合や、エレベーターの大きさが小さく、担架などを収容できない場合も考えられます。階段を使って傷病者を搬送する際には細心の注意が必要ですので(実施に不安がある場合は救急隊の到着まで待つ)、それを想定した訓練が必要です。
また、先に挙げたように複数人で搬送を行っている場合、エレベーターに収容できたとしても、重量制限を超えてしまうことも考えられますので、これも実際に想定してリハーサルを行うことが重要です。
現場での応用
EAPは作成して終わり、ではありません。
作成、検討、訓練を繰り返す(12より)
同じ施設を使っていても、周りで開催されるイベントや天気によってもEAPの内容は変更される可能性があります。また、遠征が多い競技などでは毎試合会場が異なり、それに伴って利用できる医療機関も変わってきます。そのような場合は、事前に遠征先のチームから情報を受け取ったり、自ら連絡をして新たなEAPを作成し共有する必要があるでしょう。
高校や大学などの部活動においても、各部活の活動場所も違えば、資材への距離や最短ルート、割ける人員なども変わってきますし、場合によっては授業中に教室で傷病者が出る可能性もあるわけです。ですから、いくつものシナリオを想定したEAPがあってもおかしくありません。
その日その日で最善の方法をアップデートし、共有されるべき人間にしっかりと共有する。そしてまた再検討しリハーサルを行う。このような繰り返しの訓練によって、“最悪を想定した最善の行動”が取れるのです。
伝えたい事
日本においてはNPO法人スポーツセーフティジャパン(3)をはじめとする諸団体が、緊急時の対応や対策についての認知・啓蒙活動に取り組んでいますが、残念ながら草の根の認知度は限られています。
その背景には、高校や大学、地域のイベントなどに必ずしも医療関係者や救急法の技能を持ったものが常駐しているわけではないということも挙げられます。EAPは作成や運用に当たっては、専門家による繰り返しの評価が求められている(4,5,7,12)ことからも、一刻も早い環境の整備が求められます。
米国においても、教育機関でのEAPの作成と運用が推奨されておりますが(12)、実際にその全域で“適切に”運用がなされているわけではないようで(4)、我が国に限らず草の根への浸透はこれからの課題と言えそうです。
一般の方からすると「EAP」と聞いても馴染みがなく、難しく考えてしまうかもしれませんが、一度ひな型を作ってしまえば、あとは繰り返し想定しアップデートを行っていけば、最悪の事態に1つでもできることが増えていきます。
今回このブログに目を通していただいた一般の方や、あまり馴染みのなかった指導者の方は、ぜひこれを機にご自身の身の回りで「緊急事態」が起こったとき、どう対応していけばよいか、考えてみてください。そしてまずは自分の中でこの“Emergency Action Plan”を描いてみてください。
そうすることで、今までよく使っていたあの場所、あの環境が違って見えてきます。
「こんなところにAEDあるんだ…」
「ここ狭くて担架通れなそうだな…」
「この病院土日もやってるんだ…」
そんな些細なアンテナが、緊急時に「正しく恐れる」ことに繋がります。
1. National Strength and Conditioning Association. COVID-19トレーニングへの復帰 アスリートのための安全なトレーニング再開に関するNSCAガイドライン. (2020).
2. Caterisano, A. et al. 不活動後の移行期にトレーニングに安全に復帰するためのCSCCaとNSCAの合同総合ガイドライン. Strength Cond. J. 13–37 (2020).
3. 特定非営利活動法人スポーツセーフティジャパン. http://www.sports-safety.com/.
4. Neil, E. R., Eberman, L. E., Games, K. E. & Kahanov, L. Emergency Health Care Providers Lack Knowledge About Managing the Spine-Injured Athlete. Athl. Train. Educ. J. 13, 219–226 (2018).
5. 公益財団法人日本スポーツ協会(旧日本体育協会). 公認アスレティックトレーナー専門科目テキスト 第8巻 救急処置. (株式会社 文光堂, 2013).
6. Drezner, J. A. et al. Inter-association task force recommendations on emergency preparedness and management of sudden cardiac arrest in high school and college athletic programs: A consensus statement. J. Athl. Train. 42, 143–158 (2007).
7. Andersen, J. C., Courson, R. W., Kleiner, D. M. & Mcloda, T. A. Emergency Planning in Athletics. J. Athl. Train. 37, 99–104 (2002).
8. Casa, D. J. et al. National athletic trainers’ association position statement: Preventing sudden death in sports. J. Athl. Train. 47, 96–118 (2012).
9. Swartz, E. E. et al. National athletic trainers’ association position statement: Acute management of the cervical spine-injured athlete. J. Athl. Train. 44, 306–331 (2009).
10. Kawahara, T., Shizuo, I.et al. スポーツ活動中の熱中症予防ガイドブック. (公益財団法人日本スポーツ協会, 2019).
11. Casa, D. J. et al. National athletic trainers’ association position statement: Exertional heat illnesses. J. Athl. Train. 50, 986–1000 (2015).
12. Davis, J. Emergency action plans. Mil. Eng. 103, 63–64 (2011).

